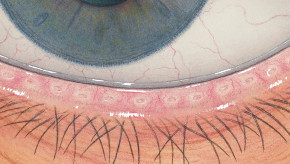
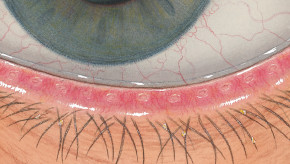
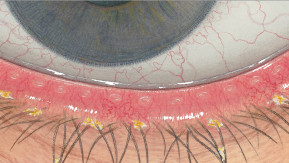
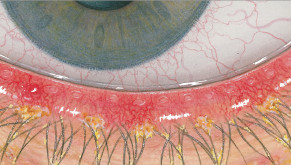
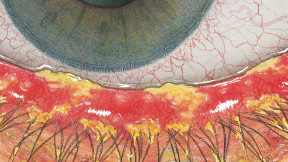
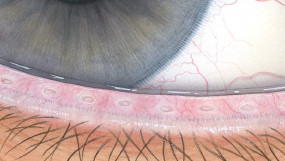
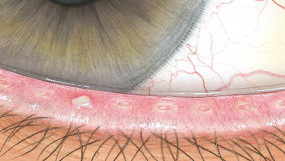
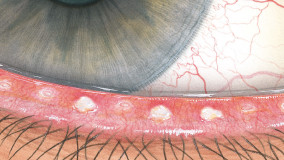
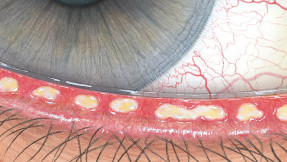
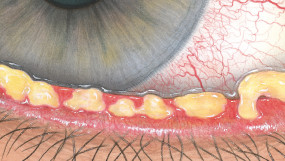
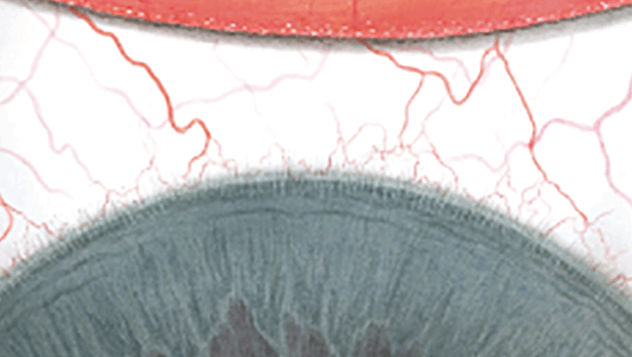
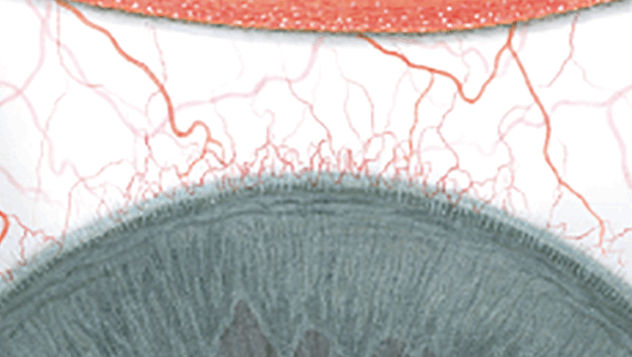
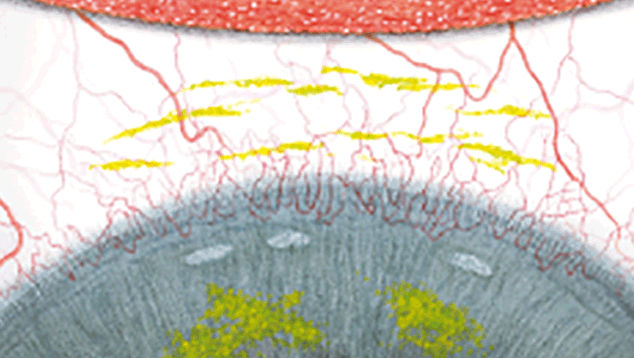
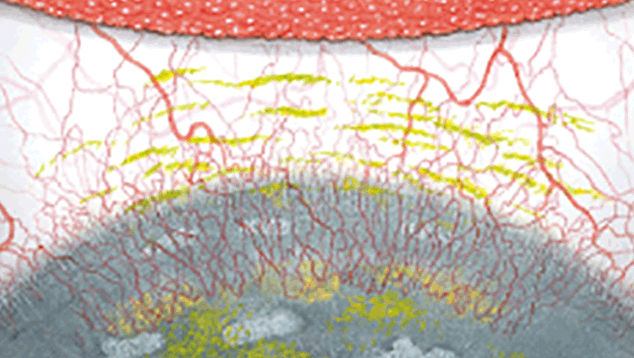
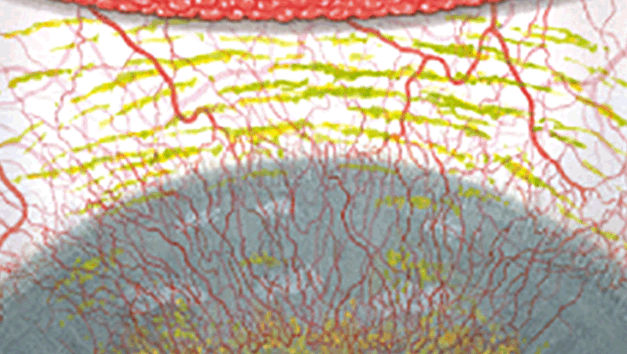
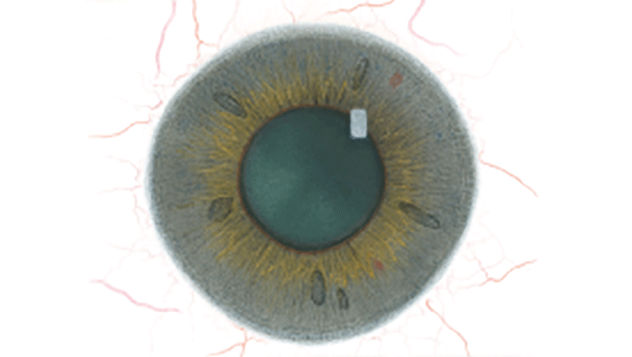
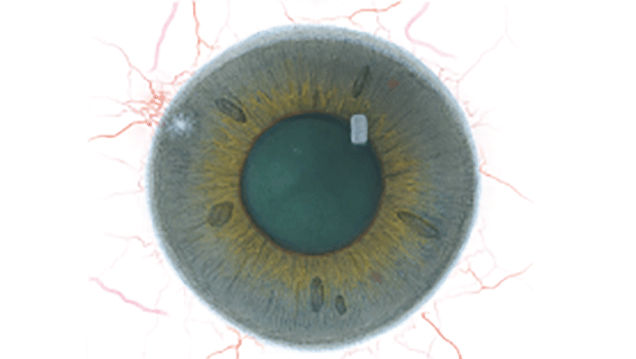
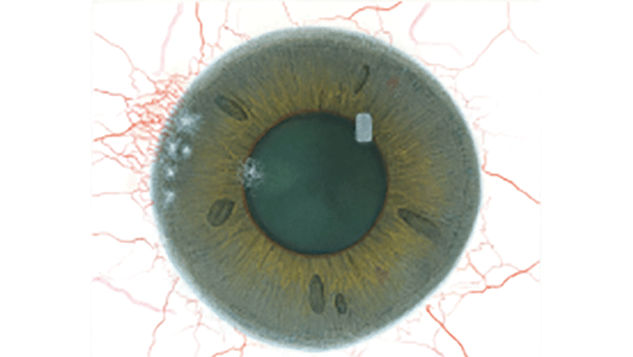
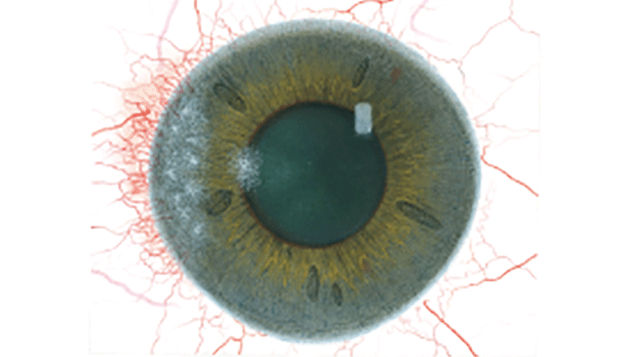
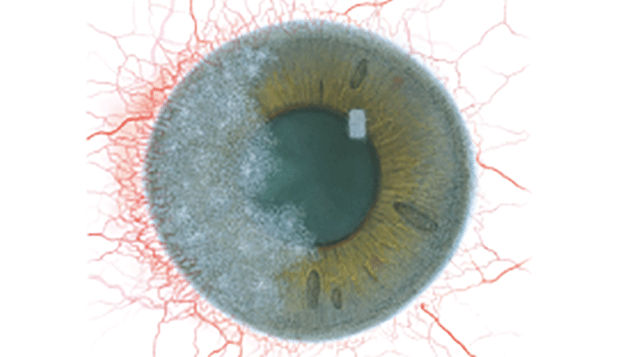
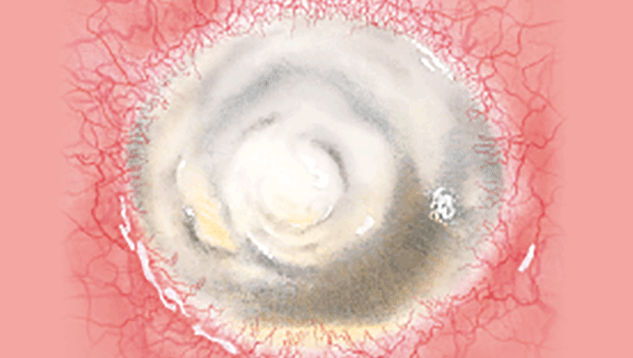
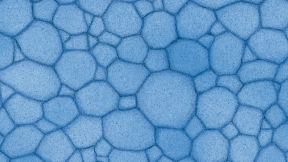
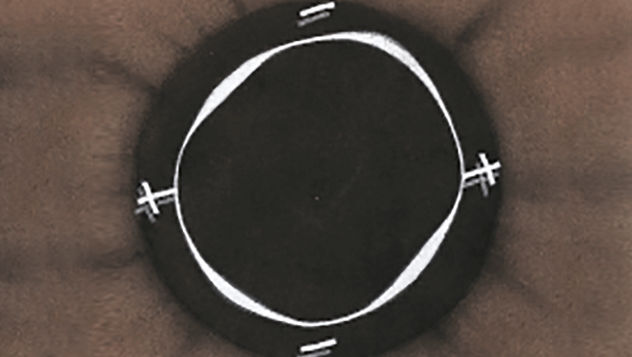
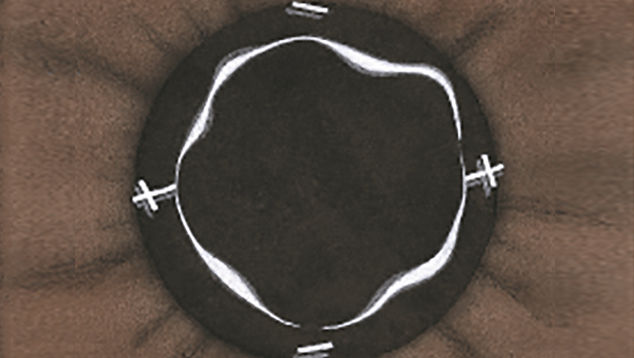
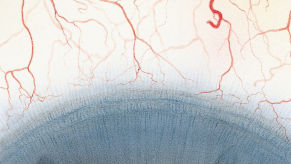
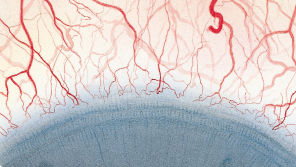
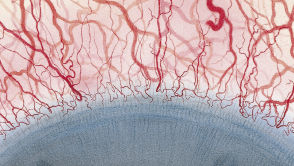
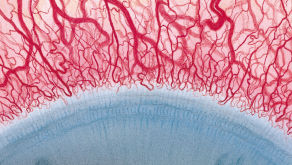
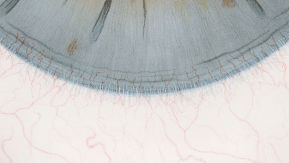
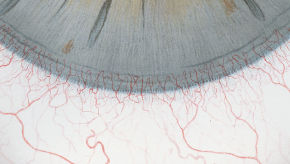
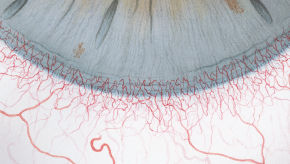
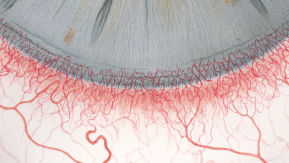
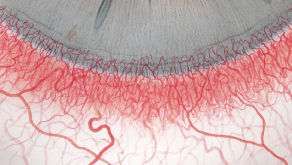
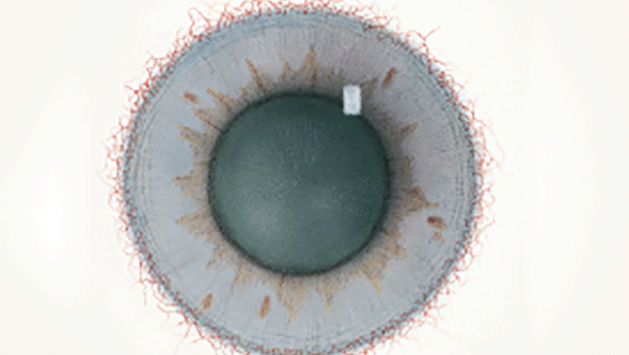
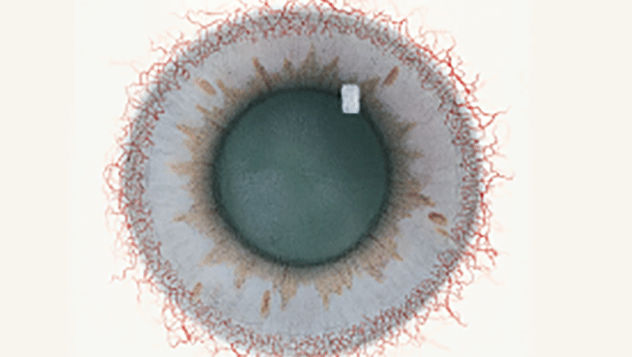
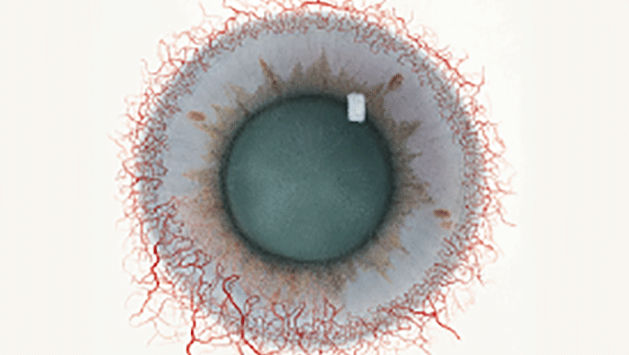
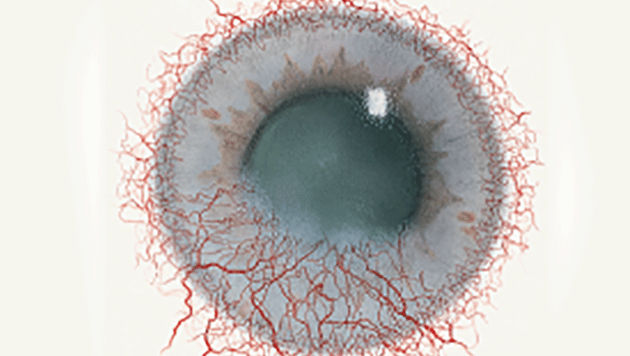
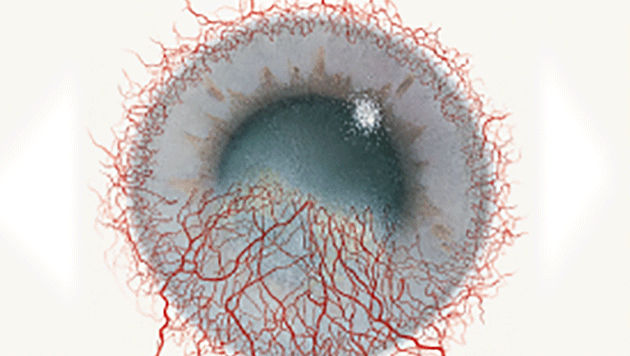
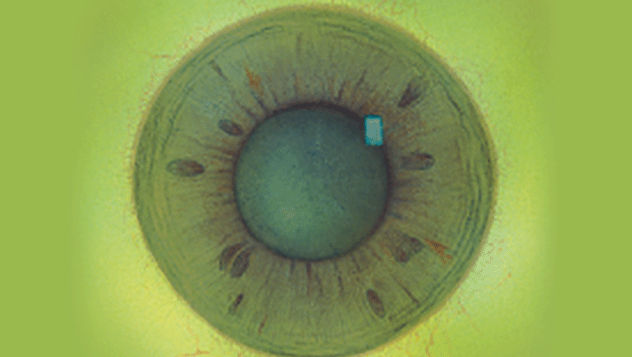
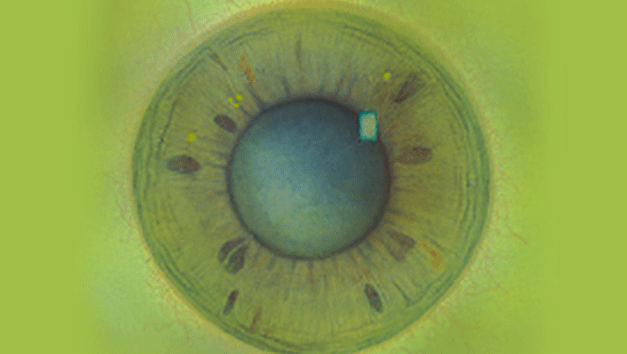
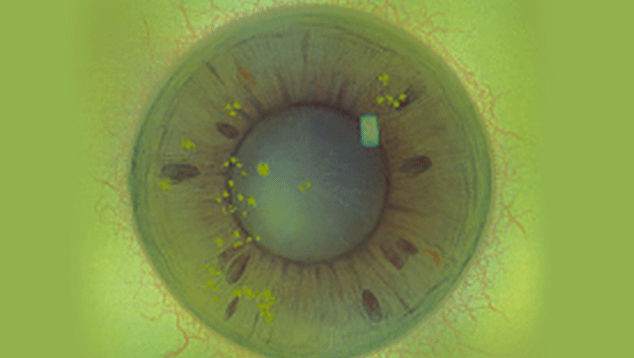
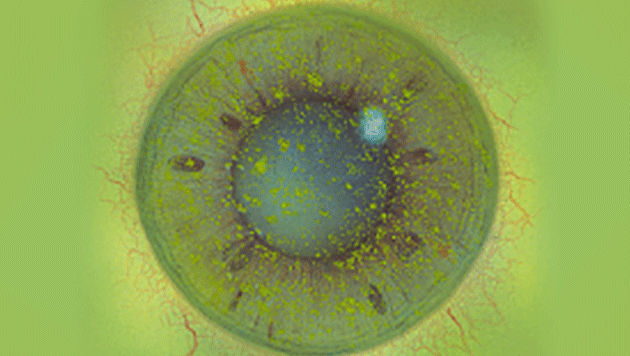
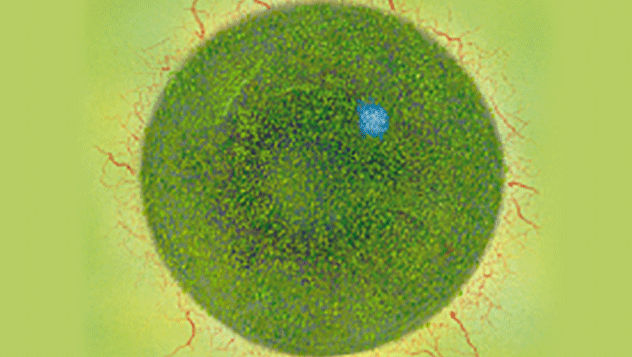
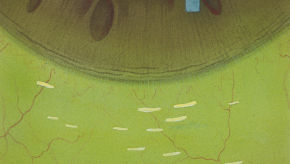
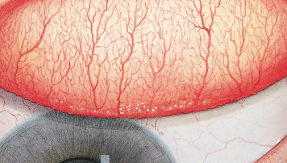
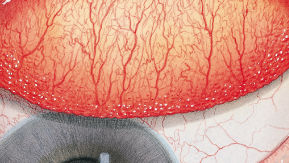
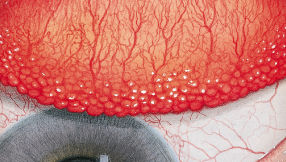
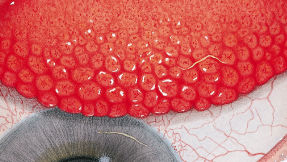
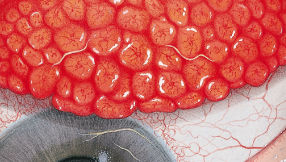
Blefaritis
Signalen
Roodheid
Telangiëctasie, huid vertoont verwijde bloedvaten
gradering van de ooglidranden
Na verwijdering een broos , bloedend ulcer
Wimpers kleven aan elkaar
wimpers vertonen collarette , een vezelige korst \Madarosis, verlies van wimpers
Poliosis, witte wimpers
Tylosis , verdikking van de tarsale rand van het ooglid
Telangiëctasie, huid vertoont verwijde bloedvaten
gradering van de ooglidranden
Na verwijdering een broos , bloedend ulcer
Wimpers kleven aan elkaar
wimpers vertonen collarette , een vezelige korst \Madarosis, verlies van wimpers
Poliosis, witte wimpers
Tylosis , verdikking van de tarsale rand van het ooglid
Symptomen
Branderig gevoel
jeuken
milde lichtgevoeligheid
gevoel van een vreemd voorwerp
droog oog - erger in de ochtend
intolerantie van de lens
jeuken
milde lichtgevoeligheid
gevoel van een vreemd voorwerp
droog oog - erger in de ochtend
intolerantie van de lens
Pathologie
Complicaties veroorzaakt door staphylococcen endotoxines;
waaronder milde conjunctivitis,
toxische punctate epitheliopathie
waaronder milde conjunctivitis,
toxische punctate epitheliopathie
Etiologie
Staphylococcen infectie van ooglid folikkels
Behandeling
Antibiotische zalven
benadruk ooglidhygiëne
Steroiden
Kunstmatige tranen
Mogelijk tijdelijk stoppen met dragen van lenzen tijdens de acute behandelingsfase
benadruk ooglidhygiëne
Steroiden
Kunstmatige tranen
Mogelijk tijdelijk stoppen met dragen van lenzen tijdens de acute behandelingsfase
Prognose
Variabel: verwacht periodes van remissie en achteruitgang
Afwijkende bevindingen
Differentiaaldiagnose: seboreïsche blefaritis aan de voorzijde
Meibomklier disfunctie
Signalen
Wolkachtig, romig, gele afscheiding
Besmette afscheiding
Slecht bevochtigende lenzen
Schuim in traanmeniscus
Geen afscheiding indien geblokkeerd
Gezwollen of vervormde meibomklieren bij retro illuminatie
Besmette afscheiding
Slecht bevochtigende lenzen
Schuim in traanmeniscus
Geen afscheiding indien geblokkeerd
Gezwollen of vervormde meibomklieren bij retro illuminatie
Symptomen
Vlekkerig zicht
Vette lenzen
Droog oog
Lensintolerantie
Vette lenzen
Droog oog
Lensintolerantie
Pathologie
MGD is een vorm van posterieure blefaritis
Blokkeerde opening van Meibomius
Verhoogde keratinisatie van de kanaaltjes
Blokkeerde opening van Meibomius
Verhoogde keratinisatie van de kanaaltjes
Etiologie
Toegenomen vorm van ductale epidermis
Abnormale meibomische oliën
- meer keratine-eiwitten
Afwezigheid van ooglidwrijving
Abnormale meibomische oliën
- meer keratine-eiwitten
Afwezigheid van ooglidwrijving
Behandeling
Warme kompressen
Verwarmingsapparaten
Ooglid scrubs / hygiëne
Mechanische wrijven
Antibiotica
Tranen / lipide supplementen
Essentiële vetzuren
Sexhormonen
Oppervlakte reiniging
Intraductal perforatie
Verwarmingsapparaten
Ooglid scrubs / hygiëne
Mechanische wrijven
Antibiotica
Tranen / lipide supplementen
Essentiële vetzuren
Sexhormonen
Oppervlakte reiniging
Intraductal perforatie
Prognose
Zeer goed mits goede opvolging
Afwijkende bevindingen
Externe hordeolum
-gelokaliseerde zwelling aan de rand van het ooglid
Intern hordeolum
-zachte plaatselijke zwelling
Chalazion
-chronische vorm van meibomklierdisfunctie
-gelokaliseerde zwelling aan de rand van het ooglid
Intern hordeolum
-zachte plaatselijke zwelling
Chalazion
-chronische vorm van meibomklierdisfunctie
Superieure limbale keratoconjunctivitis
Signalen
Superieure limbale roodheid
Infiltraten
Micropannus
Corneale staining
Conjunctivale staining
"Hazy" epitheel
Papillaire hypertrofie
Cornale filamenten
Corneale warpage
Infiltraten
Micropannus
Corneale staining
Conjunctivale staining
"Hazy" epitheel
Papillaire hypertrofie
Cornale filamenten
Corneale warpage
Symptomen
Lens gewaarwording
Branden
Jeuken
Fotofobie
Licht visus verlies
- met uitgesterkte pannus
Branden
Jeuken
Fotofobie
Licht visus verlies
- met uitgesterkte pannus
Pathologie
Cornea
-epitheliopathie
-infliltraten
Conjunctiva
-epitheliale keratinisatie
-epitheliaal oedeem
-inflammatoire cellen
-epitheliopathie
-infliltraten
Conjunctiva
-epitheliale keratinisatie
-epitheliaal oedeem
-inflammatoire cellen
Etiologie
Lens afzettingen
-posterieur lensoppervlak
Mechanische irritatie
Immunologische reactie
Hypoxie onder het ooglid
Thimerosal
-overgevoeligheid
-toxiciteit
-posterieur lensoppervlak
Mechanische irritatie
Immunologische reactie
Hypoxie onder het ooglid
Thimerosal
-overgevoeligheid
-toxiciteit
Behandeling
Stop met het dragen van de lens totdat de ontsteking afneemt
Verminder de draagtijd
Wijzig de vloeistof
bevochtigingsdruppels
Mastcel stabilisatoren
Niet-steroïde ontstekingsremmers
Wijzig het materiaal ( minder afzetting )
Verhoog de frequentie van lensvervanging
Chirurgie indien nodig
Verminder de draagtijd
Wijzig de vloeistof
bevochtigingsdruppels
Mastcel stabilisatoren
Niet-steroïde ontstekingsremmers
Wijzig het materiaal ( minder afzetting )
Verhoog de frequentie van lensvervanging
Chirurgie indien nodig
Prognose
Na het stoppen met lens dragen
-roodheid herstelt snel
-epitheel herstelt langzaam
- kan 3-40 weken duren om te herstellen
-roodheid herstelt snel
-epitheel herstelt langzaam
- kan 3-40 weken duren om te herstellen
Afwijkende bevindingen
SEAL
-bindvlies niet betrokken
Bacteriële conjunctivitis
Infiltratieve keratitis
Theodor's superieure limbale keratoconjunctivitis
-bindvlies niet betrokken
Bacteriële conjunctivitis
Infiltratieve keratitis
Theodor's superieure limbale keratoconjunctivitis
Corneale infiltraten
Signalen
Elke aandoening waarbij er sprake is van infiltraten in het hoornvlies
varieert van een nauwelijks waarneembaar infiltraat tot een ulcer
Vaak gebruikt in de literatuur om een milde complicatie aan te duiden
varieert van een nauwelijks waarneembaar infiltraat tot een ulcer
Vaak gebruikt in de literatuur om een milde complicatie aan te duiden
Symptomen
Afhankelijk van de ernst
Varieert van asymptomatische tot ondraaglijke pijn
Behandel als vermoede microbiële keratitis als:
-klant draagt contactlenzen
-klant meldt ongemak
-infiltraten worden waargenomen in het pijnlijke oog
Varieert van asymptomatische tot ondraaglijke pijn
Behandel als vermoede microbiële keratitis als:
-klant draagt contactlenzen
-klant meldt ongemak
-infiltraten worden waargenomen in het pijnlijke oog
Pathologie
Infiltraten in het epitheel en / of stroma
Mogelijks kunnen infiltraten het volgende omvatten:
-polymorfonucleaire leukocyten
-andere ontstekingscellen
-oedeem
-micro-organismen
Per definitie zijn Pseudomonas, Acanthamoeba en Fusarium-keratitis allemaal CIE's
Mogelijks kunnen infiltraten het volgende omvatten:
-polymorfonucleaire leukocyten
-andere ontstekingscellen
-oedeem
-micro-organismen
Per definitie zijn Pseudomonas, Acanthamoeba en Fusarium-keratitis allemaal CIE's
Ethiologie
Varieert: kan
-toxisch
-allergisch
-inflammatoir
-traumatisch
Risicofactoren zijn:
-besmette lenzen
-ongeschikte vloeistoffen
-non-compliance
-slechte hygiëne
-hypoxie
-zwemmen
-Dag-en nacht dragen
- ortho-K
-mechanisch trauma
-roken
-diabetes
-warm klimaat
-mannelijk geslacht
-sociaal-economische klasse
-toxisch
-allergisch
-inflammatoir
-traumatisch
Risicofactoren zijn:
-besmette lenzen
-ongeschikte vloeistoffen
-non-compliance
-slechte hygiëne
-hypoxie
-zwemmen
-Dag-en nacht dragen
- ortho-K
-mechanisch trauma
-roken
-diabetes
-warm klimaat
-mannelijk geslacht
-sociaal-economische klasse
Behandeling
Hangt af van de oorzaak
Stop onmiddellijk met lensdragen
Als het ongemak aanhoudt na het verwijderen van de lens, test dan op micro-organismen
Ga uit van een bacteriële oorzaak tot het tegendeel bewezen is:
-schrijf fluorochinolonen voor
Koude kompressen
Analgetica
Volg de juiste behandeling als het resultaat van de test bekend is
Vermijd risicofactoren bij het herstarten met lensdragen
Stop onmiddellijk met lensdragen
Als het ongemak aanhoudt na het verwijderen van de lens, test dan op micro-organismen
Ga uit van een bacteriële oorzaak tot het tegendeel bewezen is:
-schrijf fluorochinolonen voor
Koude kompressen
Analgetica
Volg de juiste behandeling als het resultaat van de test bekend is
Vermijd risicofactoren bij het herstarten met lensdragen
Prognose
Hangt af van oorzaak; zie verschillende vormen van microbiële keratitis hieronder
-steriele CIE's kunnen zelfbeperkend zijn en verdwijnen binnen 7 dagen
-steriele CIE's kunnen zelfbeperkend zijn en verdwijnen binnen 7 dagen
Afwijkende bevindingen
Steriele versus microbiële keratitis
Steriele keratitis is gewoonlijk zelfbeperkend
Microbiële keratitis kan snel toenemen
In de vroege stadia is het ONMOGELIJK om het verschil te zien tussen steriele en microbiële keratitis.
Steriele keratitis is gewoonlijk zelfbeperkend
Microbiële keratitis kan snel toenemen
In de vroege stadia is het ONMOGELIJK om het verschil te zien tussen steriele en microbiële keratitis.
Corneaal ulcer
Signalen
Klein rond perifeer ulcer
0,5 tot 1 mm in diameter
Lichte infiltratie rondom
Er kan een lichte complicatie van de voorste kamer zijn
Het ulcer en het omliggende gebied kunnen aangekleurd zijn met fluoresceïne
Limbale en bulbaire roodheid
Kan worden gezien bij klanten die slapen in hun lenzen in.
0,5 tot 1 mm in diameter
Lichte infiltratie rondom
Er kan een lichte complicatie van de voorste kamer zijn
Het ulcer en het omliggende gebied kunnen aangekleurd zijn met fluoresceïne
Limbale en bulbaire roodheid
Kan worden gezien bij klanten die slapen in hun lenzen in.
Symptomen
Roodheid
Tranen
Matige tot hevige pijn
Er zit iets in mijn oog
Kan asymptomatisch zijn
De klant kan melden dat ze een witte vlek op het oog zien
Kan zich net na het ontwaken vertonen
Tranen
Matige tot hevige pijn
Er zit iets in mijn oog
Kan asymptomatisch zijn
De klant kan melden dat ze een witte vlek op het oog zien
Kan zich net na het ontwaken vertonen
Pathologie
Uithollen focaal epitheel
Achtergrond:
-Polymorfonucleaire leukocyten (PMN)
Andere stromale necrose
Laag van Bowman is intact
Achtergrond:
-Polymorfonucleaire leukocyten (PMN)
Andere stromale necrose
Laag van Bowman is intact
Etiologie
Toxines van grampositieve bacteriën
Sluiten van het oog
Hypoxie
Sluiten van het oog
Hypoxie
Behandeling
Verwijder de lens
Voorschrijven van:
-fluorochinolonen
-Antibiotische zalf
Saline in uni- dosis
Koude compressen
Analgetica
Corticosteroïde oogdruppels
Pas daglenzen aan
Verwijder het trauma
Verbeter het lensonderhoud
verbeter de hygiëne
Pas vormstabiele lenzen aan
Pas lenzen aan met een laag watergehalte
Verhoog Dk/t
Voorschrijven van:
-fluorochinolonen
-Antibiotische zalf
Saline in uni- dosis
Koude compressen
Analgetica
Corticosteroïde oogdruppels
Pas daglenzen aan
Verwijder het trauma
Verbeter het lensonderhoud
verbeter de hygiëne
Pas vormstabiele lenzen aan
Pas lenzen aan met een laag watergehalte
Verhoog Dk/t
Prognose
Zeer goed:
-21% van de gevallen wordt binnen 7 dagen opgelost
-Alle gevallen worden binnen 2 tot 3 maanden opgelost
-21% van de gevallen wordt binnen 7 dagen opgelost
-Alle gevallen worden binnen 2 tot 3 maanden opgelost
Afwijkende bevindingen
Microbiële keratitis
Virale epidemische keratoconjunctivitis:
-typisch bilaterale
Stromale opaciteiten
Stromale littekens
Virale epidemische keratoconjunctivitis:
-typisch bilaterale
Stromale opaciteiten
Stromale littekens
Endothelial polymegethism
Signs
Grote verandering in grootte van endotheelcellen
Klein: verhouding grote cellen:
-normaal: 1: 5
-polymegatisme: 1:20
Klein: verhouding grote cellen:
-normaal: 1: 5
-polymegatisme: 1:20
Symptomen
Asymptomatisch
Corneaal uitputtingssyndroom:
-verminderde draagtijd
-discomfort
Corneaal uitputtingssyndroom:
-verminderde draagtijd
-discomfort
Pathologie
Gewijzigde laterale celwanden
Versterking van interdigitaties
Celvolume onveranderd
Cell organellen normaal
Slecht herstel van oedeem
Versterking van interdigitaties
Celvolume onveranderd
Cell organellen normaal
Slecht herstel van oedeem
Etiologie
Verschuiving naar zuurdere PH in het endotheel als gevolg van
-hypercapnie: koolzuur
-hypoxie: melkzuur
Chronische respons
-hypercapnie: koolzuur
-hypoxie: melkzuur
Chronische respons
Behandeling
Algemene strategie
-verlagen van zuurophoping
-hogere Dk/t-materialen
Corneale uitputtingssyndroom
-verminderen draagtijd
-Paslenzen aan met een hogere DK/t
-verlagen van zuurophoping
-hogere Dk/t-materialen
Corneale uitputtingssyndroom
-verminderen draagtijd
-Paslenzen aan met een hogere DK/t
Prognose
Mogelijk langdurig herstel (vele jaren) na het stoppen met lens dragen
Afwijkende bevindingen
Guttae
Endothelial dystrophy
Endothelial dystrophy
Endotheliale blebs
Signalen
Donkere niet-reflecterende gebieden
Duidelijke scheiding van cellen
Duidelijke scheiding van cellen
Symptomen
Geen
Pathologie
Oedeem van de celkern
Intracellulaire vacuolen
Extracellulaire vacuolen
Posterieure uitpuiling van het oppervlak
Intracellulaire vacuolen
Extracellulaire vacuolen
Posterieure uitpuiling van het oppervlak
Etiologie
Verschuiving naar zuurdere PH in het endotheel als gevolg van
-hypercapnie: koolzuur
-hypoxie: melkzuur
Acute respons
-hypercapnie: koolzuur
-hypoxie: melkzuur
Acute respons
Behandeling
Niet nodig
Prognose
Na het inbrengen van de lens
-piekreactie binnen 10 minuten
-bij een laag niveau blebs ga door
Na het verwijderen van de lens
-verdwijnt in 2 minuten
-piekreactie binnen 10 minuten
-bij een laag niveau blebs ga door
Na het verwijderen van de lens
-verdwijnt in 2 minuten
Afwijkende bevindingen
Guttae
-permanent
Aanslag
-laatste maanden
Blebs
-laatste minuten
-permanent
Aanslag
-laatste maanden
Blebs
-laatste minuten
Corneale distortie
Signalen
Kan zich voordoen als een verandering in het hoornvlies
kromming
symmetrie
regulariteit
corneale indrukking
kan voorkomen bij lensbinding
kromming
symmetrie
regulariteit
corneale indrukking
kan voorkomen bij lensbinding
Symptomen
Spectacle blur
Haze
indien geassocieerd met ernstig oedeem
Haze
indien geassocieerd met ernstig oedeem
Pathologie
Oppervlakte-asymmetrie Index
-meer waarschijnlijk bij stugge lenzen
-gedecentreerde lens vlakt hoornvlies af
Surface Regularity Index
-vervorming kan symmetrisch zijn
-meer waarschijnlijk bij stugge lenzen
Corneale inkeping
-druk vanaf lensrand
-meer waarschijnlijk bij stugge lenzen
-gedecentreerde lens vlakt hoornvlies af
Surface Regularity Index
-vervorming kan symmetrisch zijn
-meer waarschijnlijk bij stugge lenzen
Corneale inkeping
-druk vanaf lensrand
Etiologie
Oedeem
-toename van vocht
Fysische vorming
-druk van stugge lenzen
-aanvullende druk van oogleden
Geassocieerde pathologie, b.v. keratoconus
-toename van vocht
Fysische vorming
-druk van stugge lenzen
-aanvullende druk van oogleden
Geassocieerde pathologie, b.v. keratoconus
Behandeling
Vermindert harde druk
< Vermindert hypoxie
Corneale indruk
-klantafhankelijk
-zal waarschijnlijk opnieuw terugkeren bij dezelfde klant
Keratoplastiek voor keratoconus
< Vermindert hypoxie
Corneale indruk
-klantafhankelijk
-zal waarschijnlijk opnieuw terugkeren bij dezelfde klant
Keratoplastiek voor keratoconus
Prognose
Warpage bij vormstabiele lenzen
volledig herstel binnen 5 tot 8 maanden
lensbinding
volledig herstel binnen 24 uur
Warpage bij zachte lenzen
-herstelt in 7 dagen
volledig herstel binnen 5 tot 8 maanden
lensbinding
volledig herstel binnen 24 uur
Warpage bij zachte lenzen
-herstelt in 7 dagen
Afwijkende bevindingen
Keratoconus
-aanwezigheid van andere tekenen zoals verdunning van het stroma, Vogt's striae en Fleischer's ring
-aanwezigheid van andere tekenen zoals verdunning van het stroma, Vogt's striae en Fleischer's ring
Conjunctivale roodheid
Signalen
Conjunctivale roodheid
kan lokaal variëren
Bepaal de plaats
Is afhankelijk van het type lens
geen lens: graad 0.78
vormstabiele lens: graad 0.96
zachte lens: graad 1.54
kan lokaal variëren
Bepaal de plaats
Is afhankelijk van het type lens
geen lens: graad 0.78
vormstabiele lens: graad 0.96
zachte lens: graad 1.54
Symptomen
Vaak geen
Jeuk
Verstopping
gevoel van warmte
gevoel van koude
niet-specifieke milde irritatie
Jeuk
Verstopping
gevoel van warmte
gevoel van koude
niet-specifieke milde irritatie
Pathologie
Vasodilatatie ten gevolge van: het ontspannen van de spieren
verstopte bloedvaten
verstopte bloedvaten
Etiologie
Hypoxie en hypercapnie
mechanische irritatie
immunologische reactie
infectie
onsteking
acuut rood oog
oplossing toxiciteit
verandering toniciteit
verandering PH
neurale controle
mechanische irritatie
immunologische reactie
infectie
onsteking
acuut rood oog
oplossing toxiciteit
verandering toniciteit
verandering PH
neurale controle
Behandeling
Neem de oorzaak weg
Bekijk etiologie
Decongestiva
graad 2 stop het dragen van lenzen
Bekijk etiologie
Decongestiva
graad 2 stop het dragen van lenzen
Prognose
Goed
herstel van acute roodheid binnen enkele uren
herstel van chronische roodheid binnen 2 dagen
herstel van acute roodheid binnen enkele uren
herstel van chronische roodheid binnen 2 dagen
Afwijkende bevindingen
Stop het dragen van lenzen
snel wegtrekken impliceert lensdragen
traag wegtrekken impliceert andere oorzaken
Push-test:
voor het onderscheid tussen conjunctivale of sclerale tekenen
hemorragie
roodheid tussen de bloedvaten
snel wegtrekken impliceert lensdragen
traag wegtrekken impliceert andere oorzaken
Push-test:
voor het onderscheid tussen conjunctivale of sclerale tekenen
hemorragie
roodheid tussen de bloedvaten
Limbale roodheid
Signalen
Limbale roodheid
Mogelijk regionale variatie rond limbus
Noteer dit
-nagenoeg afwezig met siliconen hydrogel lenzen
Mogelijk regionale variatie rond limbus
Noteer dit
-nagenoeg afwezig met siliconen hydrogel lenzen
Symptomen
Hangt af van etiologie
-vaak geen
Ernstige pijn is mogelijk, b.v. met keratitis
Geassocieerde pathologie kan discomfort of pijn veroorzaken
-vaak geen
Ernstige pijn is mogelijk, b.v. met keratitis
Geassocieerde pathologie kan discomfort of pijn veroorzaken
Pathologie
Vasodilatatie van gebogen uiteinden en geassocieerde vaatvormen:
-recidiverende limbale vaten
-vaatuiteinden
-recidiverende limbale vaten
-vaatuiteinden
Etiologie
Hypoxie & hypercapnie
Mechanische irritatie
Immunologische reactie
Infectie
Ontsteking
-acute rode ogen
Toxische vloeistoffen
Mechanische irritatie
Immunologische reactie
Infectie
Ontsteking
-acute rode ogen
Toxische vloeistoffen
Behandeling
Neem de oorzaak weg
-zie etiologie
Overweeg of:
-acute of chronische lokale limbale roodheid
-acute of chronische circumlimbal-roodheid
Pas silicone hydrogel lenzen aan
-zie etiologie
Overweeg of:
-acute of chronische lokale limbale roodheid
-acute of chronische circumlimbal-roodheid
Pas silicone hydrogel lenzen aan
Prognose
zeer goed
herstel na acute roodheid binnen enkele uren
herstel na chronische roodheid binnen 2 dagen
herstel na acute roodheid binnen enkele uren
herstel na chronische roodheid binnen 2 dagen
Afwijkende bevindingen
Terugkerende vascularisatie
Gevasculariseerde limbale keratitis
Superieure limbale keratoconjunctivitis
Gevasculariseerde limbale keratitis
Superieure limbale keratoconjunctivitis
Corneale neovascularisatie
Signalen
Oppervlakkige bloedvaten van conjunctiva
\‘Normale\’ reacties:
-geen lens: 0,2 mm
-Silicone hydrogel: 0,2 mm
-Daily wear hydrogel: 0,6 mm
-Extended wear hydrogel: 1,4 mm-
\‘Normale\’ reacties:
-geen lens: 0,2 mm
-Silicone hydrogel: 0,2 mm
-Daily wear hydrogel: 0,6 mm
-Extended wear hydrogel: 1,4 mm-
Symptomen
Geen discomfort
Visusverlies in extreme gevallen
Visusverlies in extreme gevallen
Pathologie
Ontstaan
stevige string van vasculaire endotheelcellen
dunne bloedvaten
Pericytes
Celmigratie
Omringende ontstekingscellen
Disruptie van stromale lamellen
Lipiden kunnen bloedvaten omringen
stevige string van vasculaire endotheelcellen
dunne bloedvaten
Pericytes
Celmigratie
Omringende ontstekingscellen
Disruptie van stromale lamellen
Lipiden kunnen bloedvaten omringen
Etiologie
Stroma wordt weker
-hypoxie-geïnduceerd oedeem
Triggerende stof, bijv .:
epitheliale schade
-vloeistof toxiciteit
-infectie
-hypoxie-geïnduceerd oedeem
Triggerende stof, bijv .:
epitheliale schade
-vloeistof toxiciteit
-infectie
Behandeling
Indien ernstig
stop definitief met lensdragen
indien mild
pas het onderhoud aan
verhoog DK/t
Verminder de draagtijd
Blijf zorgvuldig monitoren.
stop definitief met lensdragen
indien mild
pas het onderhoud aan
verhoog DK/t
Verminder de draagtijd
Blijf zorgvuldig monitoren.
Prognose
Bij het stoppen met lensdragen
-lopen de vaten snel leeg
-Ghost vessels blijven
-herstel duurt jaren
Opnieuw lensdragen
-Ghost vessels vullen opnieuw snel
-lopen de vaten snel leeg
-Ghost vessels blijven
-herstel duurt jaren
Opnieuw lensdragen
-Ghost vessels vullen opnieuw snel
Afwijkende bevindingen
Zenuwvezels
-elke oriëntatie
-\’stevige\’
Striae
-altijd verticaal
-wit, whispy
Ghost vessels
-start bij limbus
-relatief dik
-elke oriëntatie
-\’stevige\’
Striae
-altijd verticaal
-wit, whispy
Ghost vessels
-start bij limbus
-relatief dik
Epitheliale microcysts
Signalen
Dicht verspreide stippen
Sferische of ovaal vorm
5–30 µm diameter
Indirecte verlichting
Sferische of ovaal vorm
5–30 µm diameter
Indirecte verlichting
Symptomen
Kan licht discomfort veroorzaken
Kan het gezichtsvermogen enigszins verminderen
Kan het gezichtsvermogen enigszins verminderen
Pathologie
Intraepitheliale lagen
Ongeorganiseerde celgroei
Zakjes met dode cellen
Langzaam naar de oppervlakte geduwd
Ongeorganiseerde celgroei
Zakjes met dode cellen
Langzaam naar de oppervlakte geduwd
Etiologie
Mogelijke factoren:
-langdurige hypoxie
-mechanische irritatie
-verminderde zuurstofopname
-verminderde mitose
-typisch bij hydrogel extended-wear
-langdurige hypoxie
-mechanische irritatie
-verminderde zuurstofopname
-verminderde mitose
-typisch bij hydrogel extended-wear
Behandeling
Bij ≤ graad 2 microcysts
-geen actie
-zorgvuldig monitorenn
Bij ≥ graad 3 microcysts
-stoppen met dragen (1 maand)
-draagtijd verminderen
-overschakelen naar daily-wear
-verhoog DK/t
-geen actie
-zorgvuldig monitorenn
Bij ≥ graad 3 microcysts
-stoppen met dragen (1 maand)
-draagtijd verminderen
-overschakelen naar daily-wear
-verhoog DK/t
Prognose
Na het stoppen met dragen
-toename gedurende de eerste 7 dagen
-afname daarna
Volledig herstel binnen 2 maanden
Microcysts zullen niet terugkeren met silicone hydrogellenzen
-toename gedurende de eerste 7 dagen
-afname daarna
Volledig herstel binnen 2 maanden
Microcysts zullen niet terugkeren met silicone hydrogellenzen
Afwijkende bevindingen
Traanfilm debris
-bewegen met knipperen
Mucineballen
Vacuolen
-niet-omgedraaide optiek
Bullae
Neerslag
-endotheliaal
Dimple veiling
-zeer groot
-bewegen met knipperen
Mucineballen
Vacuolen
-niet-omgedraaide optiek
Bullae
Neerslag
-endotheliaal
Dimple veiling
-zeer groot
Corneaal oedeem
Signalen
EPITHELIAAL OEDEEM
Een lichte wazigheid van epitheel gezien met een optische coupe
Kan optreden tijdens aanpassing met vormstabiele lenzen
STROMAAL EDEMA
<2% oedeem: niet zichtbaar; veilig
> 5% oedeem: verticale striae; voorzichtigheid
> 8% oedeem: posterior folds; gevaar
> 15% oedeem: verlies van hoornvliestransparantie; pathologisch
Een lichte wazigheid van epitheel gezien met een optische coupe
Kan optreden tijdens aanpassing met vormstabiele lenzen
STROMAAL EDEMA
<2% oedeem: niet zichtbaar; veilig
> 5% oedeem: verticale striae; voorzichtigheid
> 8% oedeem: posterior folds; gevaar
> 15% oedeem: verlies van hoornvliestransparantie; pathologisch
Symptomen
EPITHELIAAL OEDEEM
Asymptomatisch
Optreden van halo's
STROMAAL OEDEEM
<10% oedeem: geen
> 10% oedeem: discomfort
Asymptomatisch
Optreden van halo's
STROMAAL OEDEEM
<10% oedeem: geen
> 10% oedeem: discomfort
Pathologie
EPITHELIAAL OEDEEM
Disruptie aan epitheelcellen
Extracellulair oedeem rond basale epitheelcellen
STROMAAL OEDEEM
Oedeem
-toegenomen vocht
Striae
-gescheiden collageenvezels
Vouw
-fysiek ombuigen
Disruptie aan epitheelcellen
Extracellulair oedeem rond basale epitheelcellen
STROMAAL OEDEEM
Oedeem
-toegenomen vocht
Striae
-gescheiden collageenvezels
Vouw
-fysiek ombuigen
Etiologie
EPITHELIAAL OEDEEM
Hypotonische tranen, zoals bij traanafscheiding
Aanpassing aanvormstabiele lenzen
Vocht in het epitheel
Vocht tussen basale epitheelcellen
STROMAAL OEDEEM
Primaire hypoxie - 50%
-lactaatopbouw
Overige factoren - 50%:
-scheur hypotonie
-hypercapnie
-verhoogde temperatuur
-toegenomen vocht
-mechanisch
Hypotonische tranen, zoals bij traanafscheiding
Aanpassing aanvormstabiele lenzen
Vocht in het epitheel
Vocht tussen basale epitheelcellen
STROMAAL OEDEEM
Primaire hypoxie - 50%
-lactaatopbouw
Overige factoren - 50%:
-scheur hypotonie
-hypercapnie
-verhoogde temperatuur
-toegenomen vocht
-mechanisch
Behandeling
EPITHELIAAL OEDEEM
aanpassen aan vormstabiele lenzen
STROMAAL OEDEEM
Verlicht hypoxie
-verhoog DK/t
-verminder lensdikte
-vergroot lensbeweging
-lift de lensrand
Verminder hypercapnie
- hypoxie
aanpassen aan vormstabiele lenzen
STROMAAL OEDEEM
Verlicht hypoxie
-verhoog DK/t
-verminder lensdikte
-vergroot lensbeweging
-lift de lensrand
Verminder hypercapnie
- hypoxie
Prognose
EPITHELIAAL OEDEEM
Snel herstel na het stoppen van hypotone stress, d.w.z. wanneer het scheuren stopt
STROMAAL OEDEEM
Acuut oedeem
verdwijnt binnen 2-3 uur
Chronisch oedeem
-verdwijnt na 7 dagen
Chronisch oedeem verdunt stroma
Snel herstel na het stoppen van hypotone stress, d.w.z. wanneer het scheuren stopt
STROMAAL OEDEEM
Acuut oedeem
verdwijnt binnen 2-3 uur
Chronisch oedeem
-verdwijnt na 7 dagen
Chronisch oedeem verdunt stroma
Afwijkende bevindingen
EPITHELIAL OEDEEM
Algemene epitheliopathie
STROMAL OEDEEM
Striae
-zenuwvezels
-ghostvaten
Folds
-gezien bij diabetes
Haze
-littekens
-epitheliaal oedeem
Algemene epitheliopathie
STROMAL OEDEEM
Striae
-zenuwvezels
-ghostvaten
Folds
-gezien bij diabetes
Haze
-littekens
-epitheliaal oedeem
Corneal staining
Signalen
3 & 9 o\'CLOCK CORNEAL STAINING
Punctata of diffuse kleuring op de 3 & 9 o\'clock limbaal
Driehoekige patronen:
-top verwijderd van centraal hoornvlies
-\'base\' komt overeen met lensrand
- alleen te zien bij vormstabiele lensdragers
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\') \ nInferieure boogvormige staining parallel aan limbus
Punctate vorm
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Boogvormige staining bovenaan en evenwijdig aan limbus
Volledig bekend als 'epitheliale scheuren'
Punctata of diffuse kleuring op de 3 & 9 o\'clock limbaal
Driehoekige patronen:
-top verwijderd van centraal hoornvlies
-\'base\' komt overeen met lensrand
- alleen te zien bij vormstabiele lensdragers
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\') \ nInferieure boogvormige staining parallel aan limbus
Punctate vorm
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Boogvormige staining bovenaan en evenwijdig aan limbus
Volledig bekend als 'epitheliale scheuren'
Symptomen
3 & 9 o\'CLOCK CORNEAL STAINING
Licht discomfort
Droogheid
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Licht discomfort
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Asymptomatisch
Licht discomfort
Droogheid
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Licht discomfort
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Asymptomatisch
Pathologie
3 & 9 o\'CLOCK CORNEAL STAINING
Epitheliale disruptie bij limbus
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Disruptie van epithelium
Losgekomen of beschadigde cellen
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
scheuren over de volledige dikte van het epitheel
Epitheliale disruptie bij limbus
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Disruptie van epithelium
Losgekomen of beschadigde cellen
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
scheuren over de volledige dikte van het epitheel
Etiologie
3 & 9 o\'CLOCK CORNEAL STAINING
Vormstabiele lens lift het bovenste ooglid weg van het oculaire oppervlak
Oculair oppervlak naast de lensrand niet goed bevochtigd
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Metabolisch
Uitdroging
-onvoldoende post -lens traanfilm
-hechting van de lens
-lensuitdroging
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Mechanisch schuren van superieur hoornvlies
Inwaartse druk van het bovenste ooglid
Bijdragende factoren:
-cornea-topografie
-vormstabiele lensmodulus
-mid-perifere lensontwerp
-lensoppervlak
Vormstabiele lens lift het bovenste ooglid weg van het oculaire oppervlak
Oculair oppervlak naast de lensrand niet goed bevochtigd
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Metabolisch
Uitdroging
-onvoldoende post -lens traanfilm
-hechting van de lens
-lensuitdroging
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Mechanisch schuren van superieur hoornvlies
Inwaartse druk van het bovenste ooglid
Bijdragende factoren:
-cornea-topografie
-vormstabiele lensmodulus
-mid-perifere lensontwerp
-lensoppervlak
Behandeling
3 & 9 o\'CLOCK CORNEAL STAINING
Verander het lensontwerp
-verminder de dikte van de lensrand
-kleinere lensdiameter
Knipperinstructies
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Wijzig de lenspassing
- meer beweging
-dikkere lens
Verander lenstype
-ander materiaal
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Verander lensontwerp
-minder mid-perifere steun
Verander lenstype
-lagere modulus materiaal
-verbeter oppervlakte-eigenschappen
Verander het lensontwerp
-verminder de dikte van de lensrand
-kleinere lensdiameter
Knipperinstructies
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Wijzig de lenspassing
- meer beweging
-dikkere lens
Verander lenstype
-ander materiaal
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Verander lensontwerp
-minder mid-perifere steun
Verander lenstype
-lagere modulus materiaal
-verbeter oppervlakte-eigenschappen
Prognose
3 & 9 o\'CLOCK CORNEAL STAINING
Na lensverwijdering
-herstel: <24 uur
Tijdens het dragen van lenzen
-langzamer herstel: 4-5 dagen
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Na lensverwijdering
-snel herstel: <24 uur
Tijdens het dragen van lenzen
-langzamer herstel: 4-5 dagen
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Na lensverwijdering
-herstel binnen 3 dagen
Na lensverwijdering
-herstel: <24 uur
Tijdens het dragen van lenzen
-langzamer herstel: 4-5 dagen
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
Na lensverwijdering
-snel herstel: <24 uur
Tijdens het dragen van lenzen
-langzamer herstel: 4-5 dagen
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Na lensverwijdering
-herstel binnen 3 dagen
Afwijkende bevindingen
3 & 9 o\'CLOCK CORNEAL STAINING
Vascularisatie met limbale keratitis
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
LStaining aan lensrand
Trauma door inzetten / uithalen van de lenzen
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Staining lensrand:
trauma door inzetten / uithalen van de lenzen
Vascularisatie met limbale keratitis
INFERIOR EPITHELIAL ARCUATE LESION (\'SMILE STAIN\')
LStaining aan lensrand
Trauma door inzetten / uithalen van de lenzen
SUPERIOR EPITHELIAL ARCUATE LESION (SEAL)
Staining lensrand:
trauma door inzetten / uithalen van de lenzen
Conjunctival staining
Signalen
Normaal oog: gebogen staininglijnen parrallel aan de limbus: oppervlakkige staining
lensdragend oog
difuse staining
coalescente, samenvloeiende staining
lensrand
vlek
lensdragend oog
difuse staining
coalescente, samenvloeiende staining
lensrand
vlek
Symptomen
Vaak geen
Lensrand
staining kan geassocieerd worden met
strakke passing
Lensrand
staining kan geassocieerd worden met
strakke passing
Pathologie
Normaal oog
fluoreceïne pools in conjunctivale plooien
Lensdragend oog
beschadigde of losgekomen oppervlakkige epitheelcellen
fluoreceïne pools in conjunctivale plooien
Lensdragend oog
beschadigde of losgekomen oppervlakkige epitheelcellen
Etiologie
Lensrand
staining veroorzaakt door mechanische frictie van de lensrand
Difuse staining veroorzaakt door andere mechanische oorzaken
Letsel veroorzaakt door een vlakke lenspasssing met te veel beweging als gevolg
staining veroorzaakt door mechanische frictie van de lensrand
Difuse staining veroorzaakt door andere mechanische oorzaken
Letsel veroorzaakt door een vlakke lenspasssing met te veel beweging als gevolg
Behandeling
Lensrand staining:
pas de lens vlakker aan
Lens trauma
staining: pas het onderhoud aan om de afzettingen te verminderen
verbeter de passing van de lens
pas de lens vlakker aan
Lens trauma
staining: pas het onderhoud aan om de afzettingen te verminderen
verbeter de passing van de lens
Prognosis
Goed herstel binnen 2-4 dagen
Differential Diagnosis
Physiological ‘furrow staining’ vs. pathological staining
Papillaire conjunctivitis
Signalen
Papillen op tarsale conjunctiva
- \‘kassei-achtig\’ uiterlijk
-soms erg grote papillen
Conjunctivale roodheid
Conjunctivaal oedeem
Overmatige lensbeweging
Lens met coating
Slijmvliesontsteking
- \‘kassei-achtig\’ uiterlijk
-soms erg grote papillen
Conjunctivale roodheid
Conjunctivaal oedeem
Overmatige lensbeweging
Lens met coating
Slijmvliesontsteking
Symptomen
Vroeg stadium 1 & 2
-lens gewaarwording
-milde jeuk
-lichte jeuk
Verder stadium 3 & 4
-lensdiscomfort
-intense jeuk
-jeuk
-verminder de draagtijd
-lens gewaarwording
-milde jeuk
-lichte jeuk
Verder stadium 3 & 4
-lensdiscomfort
-intense jeuk
-jeuk
-verminder de draagtijd
Pathologie
Gezwollen bindvlies
Vervormde epitheelcellen
Verandering Globletcellen
Ontstekingscellen
-mastcellen
-eosinofielen
-basofielen
Vervormde epitheelcellen
Verandering Globletcellen
Ontstekingscellen
-mastcellen
-eosinofielen
-basofielen
Etiologie
Lens afzettingen
-anterieure lensoppervlak
Mechanische irritatie
Immunologische reactie
Hypoxie onder het ooglid
Vloeistof toxiciteit
-thimerosal
Kan mogelijk verband houden met MDG
-anterieure lensoppervlak
Mechanische irritatie
Immunologische reactie
Hypoxie onder het ooglid
Vloeistof toxiciteit
-thimerosal
Kan mogelijk verband houden met MDG
Behandeling
Stop met het dragen van de lens totdat de ontsteking afneemt
Verminder de draagtijd
Wijzig de vloeistof
bevochtigingsdruppels
Mastcelstabilisatoren
Niet-steroïde ontstekingsremmers
Wijzig het materiaal ( minder afzetting )
Verhoog de frequentie van lensvervanging
Verbeter de ooghygiëne
Verminder de draagtijd
Wijzig de vloeistof
bevochtigingsdruppels
Mastcelstabilisatoren
Niet-steroïde ontstekingsremmers
Wijzig het materiaal ( minder afzetting )
Verhoog de frequentie van lensvervanging
Verbeter de ooghygiëne
Prognose
Papillen kunnen weken, maanden of jaren blijven
Lenzen kunnen nog steeds worden gedragen
Behandel volgens symptomen
Lenzen kunnen nog steeds worden gedragen
Behandel volgens symptomen
Afwijkende bevindingen
Follikel
-vaten aan buitenkant
Papillae
-centraal vasculair plukje
-vaten aan buitenkant
Papillae
-centraal vasculair plukje
This content is based on the book: CONTACT LENS COMPLICATIONS, Author NATHAN EFRON Ed: Butterworth-Heinemann, 1999.
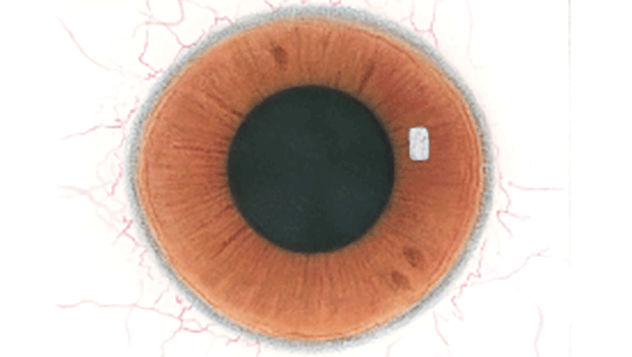
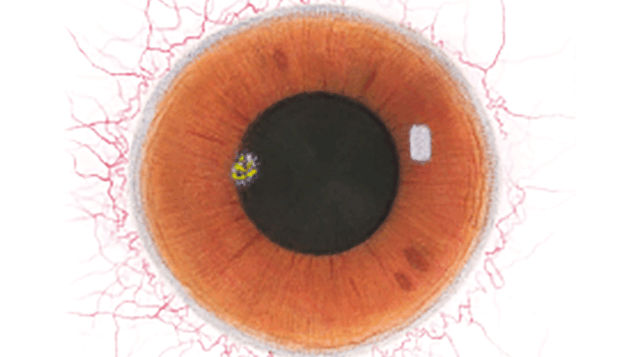
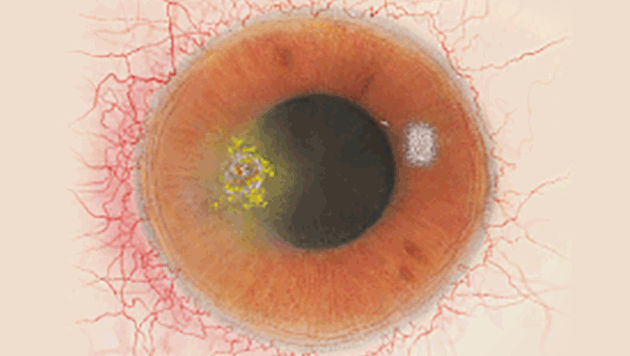
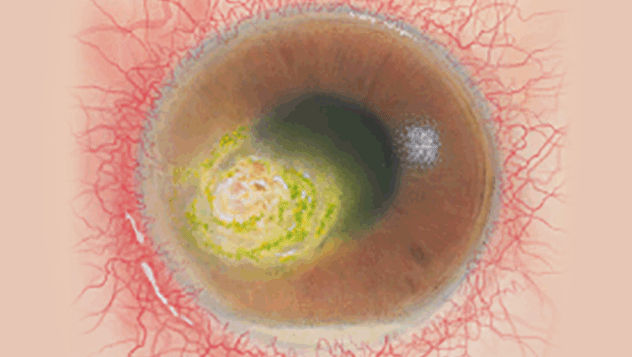
De Efron-schaal* biedt een handige klinische leidraad voor oogzorgspecialisten.
Op een schaal van 0 tot 4 wordt de ernst van de volgende complicaties in de voorste oogkamer beschreven, die kunnen optreden als gevolg van het dragen van lenzen.
- Blepharitis
- MGD (Meibomian gland dysfunction)
- SLK (Superior limbic keratoconjunctivitis)
- Hoornvliesinfiltraties
- Hoornvlieszweer
- Endotheliale polymegatisme
- Endotheliale blaasjes
- Vervorming van het hoornvlies
- Rood oog
- Rode limbus
- Neovascularisatie in het hoornvlies
- Epitheliale microcysten
- Hoornvliesoedeem
- Hoornvliestroebelingen
- Bindvliestroebelingen
- Papillaire conjunctivitis
Bij elke aandoening staan vijf afbeeldingen. Selecteer een getal op de schaal dat staat voor de bijbehorende afbeelding en visuele tekenen van ernst. Selecteer de knop Info voor symptomen, pathologie, behandelopties en meer.
*De Efron-schaal is ontworpen voor optometristen. Het is geen vervanging van een professioneel consult met een gekwalificeerde optometrist.